 流行病学
流行病学
流行病学:陈德珍等对44例
肝硬化门脉高压症患者尸检,结果表明小肠糜烂11例(25%),结肠黏膜糜烂8例(18.2%)。尹朝礼等报道49例
肝硬化患者结肠黏膜糜烂占44.4%。Tam、Kozarek及Scandlis等分别报道
肝硬化门脉高压症并发PHC为84%、70%及76.3%。
PHC时的各种病变可在全结肠存在。但是Kozarek发现主要病变局限于右半结肠。国内霍丽娟等报道病变以肝曲以下的横结肠、降结肠、乙状结肠及直肠居多。PHT的病程愈长,PHC发生率愈高,范围愈广。这表明下消化道黏膜病变发生率不低于上消化道病。
 发病机制
发病机制
发病机制:
1.PHC是继发于门静脉高压以肠道血管扩张为特征的一种病变。发病机制与
门静脉高压性胃病(PHG)基本相同,也与门静脉
高动力循环等有关。日本山门等通过对反映门静脉压力的肝静脉压力梯度(HVPG)的测定,发现
肝硬化伴有PHC者明显高于不伴有PHC者。
肝硬化门静脉高压不仅胃血流量增高1倍,食管、小肠、结肠血流量也增加40%~60%。山门通过激光多普勒法研究发现除盲肠外,从直肠到升结肠黏膜血流量伴有PHC者较不伴有PHC者明显增多,且黏膜血流量的改变依次为重度PHC者?轻度PHC者?无PHC者。Tezuka等采用脏器反射光谱法测定
肝硬化门静脉高压患者直肠黏膜,发现黏膜的血流量增加。均说明门静脉高压普遍存在的
高动力循环参与了PHC的发生。有报道门静脉内径的宽度与
结肠血管畸形成正比,有出血史的患者结肠黏膜损害更明显。在慢性门静脉高压者结肠的黏膜、黏膜下层的小动脉扩张,结肠的血流量增加,即“内脏多血(splanchnic hyperemia)”,使门静脉流入的血流量增加,为维持慢性高门静脉压的机制之一。
观察门静脉高压患者体内的一些扩血管物质,如一氧化氮、胰高糖素、前列腺素、肠血管活性肽、降钙素相关基因肽、腺苷以及一氧化碳等增加,可能与合成增多、灭活减少及门-体分流等因素有关。在门静脉高压患者外周动脉对缩血管物质反应性下降,已知在门静脉高压时体内缩血管物质如去甲肾上腺素高于正常。但内脏血管却以扩张表现为主,呈现
高动力循环。这与患者内源性血管扩张物质增加有关,致使外周动脉扩张,继而出现
高动力循环。
诸多介质中一氧化氮被认为是引起
肝硬化患者血管扩张、
高动力循环及PHC的关键介质。一氧化氮是一种抑制性神经递质,通过介导黏膜血管主动扩张以及黏膜微循环障碍参与PHC的发病过程。实验观察门静脉高压时胃肠道一氧化氮合酶水平增加,一氧化氮作用于血管平滑肌,使血管扩张。一氧化氮还有抑制胃肠平滑肌作用,引起阻性充血、肠道运动功能紊乱,都参与PHC的发生。另外,胰高糖素对引起门静脉高压肠
高动力循环也起重要作用,胰高糖素可使肠道血管扩张,并使肠道血管对去甲肾上腺素、血管升压素的缩血管作用的反应性下降。以上最终导致内脏淤血,血管扩张,血管通透性增加,血浆外渗,胃肠黏膜下广泛水肿,血管扭曲扩张,肝功能障碍和肝内外门-体分流。
2.肠黏膜及黏膜下血管扩张和黏膜固有层水肿增厚为PHC特征性组织学表现。光镜下可见结肠黏膜水肿、淤血、大量毛细血管扩张,并偶见动-静脉短路,可伴有黏膜组织轻微炎症,少数肠黏膜固有层淋巴细胞轻度增生,黏膜固有层可见轻度淋巴细胞和浆细胞浸润;黏膜上皮细胞脱落坏死,形成糜烂而致出血;部分病例黏膜下层或肌间神经丛可见水肿及神经细胞变性。电镜下可见毛细血管内皮和黏膜上皮细胞超微结构改变。
 其他辅助检查
其他辅助检查
其他辅助检查:
1.结肠镜 PHC的肠镜检查主要有以下表现:
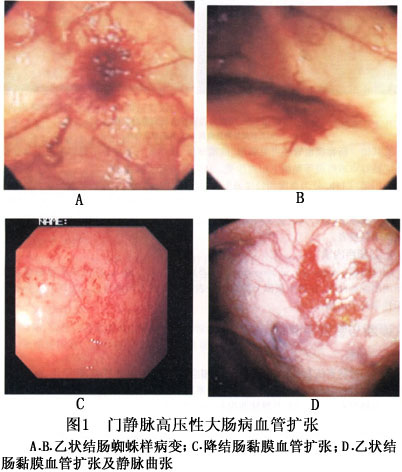
(1)血管扩张(vasular ectasias,VE):为PHC特征性的改变(图1),表现为肠黏膜血管呈蜘蛛样、线圈状、隆起或扁平的红色小片病损。发生率为28.6%~93%。PHC的黏膜活检可见毛细血管扩张、黏膜萎缩。
(2)静脉曲张:结直肠黏膜可见迂曲的显著增粗的静脉(图2),严重者可扩张呈囊状。发生率为16%~45.7%。在少数特殊情况下,极度扩张的直肠静脉曲张可被结肠镜误诊为结肠肿瘤,取活检可造成大出血。
(3)其他:肠黏膜血管还可见弧形、前端球形、迂曲蛇行等多种不规则形态以及弥漫性或孤立性红点或红斑等黏膜下出血改变。PHC多有肠黏膜水肿。山门等将PHC分为重度和轻度两型,重度:VE数≥5个,从盲肠至直肠在大肠部位的区分上病变波及3个领域以上,多领域的血管不规则和静脉迂曲、黏膜红点或红斑频发。轻度:VE数4个以内,其他血管病变散在。经肝静脉压力梯度(HVPG)的测定,结果重度明显高于轻度者。
2.超声内镜 超声内镜(endoscopic ultrasonography,EUS)一般经肛门插入,亦可经阴道检测直肠及直肠周围静脉曲张,在超声图像上静脉曲张表现为囊状无回声暗区。发现直肠静脉曲张的阳性率高于内镜。
 鉴别诊断
鉴别诊断
鉴别诊断:
1.孤立性小血管扩张 为
下消化道出血原因,多见于高龄患者,多局限在右侧结肠,一般的数量少,限于几个以内。
2.遗传性毛细血管扩张症(hereditary telangiectasia) 好发于空肠,也有发病于结肠者。
3.过敏性紫癜(Henoch-Schonlein purpura) 多见于青年人,有时也可见类似血管扩张样的病变。
4.血管发育不良(angiodysplasia) 见于主动脉狭窄的患者,发病多局限在右侧结肠。
 治疗
治疗
治疗:
1.生活指导
(1)饮食:宜进食含丰富维生素、少渣、少纤维素的饮食,保证一定量的高质量蛋白质摄入,50~100g/d。
(2)戒酒:酒精能使肠道血管扩张,增加门静脉血流和压力,并能损伤胃肠黏膜,是消化道出血的重要诱因,应严格戒断。
2.预防消化道出血
(1)预防消化道再出血:PHC如无消化道出血,一般不需要治疗。有出血史者预防消化道再出血,治疗主要以降低门静脉压力为主。口服普萘洛尔,通过阻断肠道血管β
2受体,能显著收缩血管减少肠道血流,降低门静脉压力,减轻肠黏膜充血,改善PHC时肠道微循环,用法同PHG。其他还有钙通道阻滞药如硝苯地平(硝苯吡啶)、维拉帕米(异博定)等以及
硝酸甘油类药物,可以和普萘洛尔合用,以增进疗效。
(2)止血:对活动性出血者与食管胃底静脉曲张破裂出血的治疗方法相似。常用
特利加压素、
生长抑素或其类似物奥曲酞止血。
3.内镜治疗
(1)结直肠静脉曲张出血:可行硬化剂或结扎止血治疗。
(2)血管扩张的治疗:文献报告热探头凝固治疗和激光照射治疗对消除VE有效,此外氩
血浆凝固术(argon plasma coagulation,
APC)也有效,
APC为1种新型非接触性凝固方法,能量经电离的氩气传导到结肠黏膜,使扩张血管凝固。
4.介入治疗 经颈静脉肝内门体分流术(TIPS)是治疗门静脉高压的放射介入手段,由于能显著降低门静脉压力,已成为治疗门静脉高压相关并发症的方法。近年来PHC应用TIPS治疗后血管扩张消失的报告在增加。
5.外科手术 因PHC引起的消化道出血行门-体分流术的报告少,因为PHC远不如食管胃底静脉曲张出血来势凶猛。除少数例外,一般出血量少,容易自动停止。



 流行病学
流行病学
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 其他辅助检查
其他辅助检查

 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防